きくな湯田眼科へのご予約
WEB予約
きくな湯田眼科へのご予約
WEB予約
当院の眼瞼下垂手術では、炭酸ガスレーザーを駆使して、
術後の出血や腫れを最小限に抑え、患者様の快適な回復をサポートします。
精密で低侵襲な手術方法により、手術後のダウンタイムを大幅に短縮。
より自然な仕上がりと迅速な回復を実現しています。


眼科医
湯田 兼次 Kenji Yuda
ゆだ けんじ
きくな湯田眼科
名誉院長
センター北しみずアイクリニック
理事
眼瞼下垂手術、結膜母斑治療、涙道手術、神経眼科

眼瞼下垂
基本情報
眼瞼下垂 (がんけんかすい) は、上まぶたが正常な位置よりも下がってしまう病気です。
片側の目だけに起こる場合もあれば、両目に生じることもあります。
まぶたの下がりは、おでこの筋肉で持ち上げてカバーされることがあるため、初期の段階では目立たないことがあります。

眼瞼下垂は、眼科、形成外科、美容形成外科で相談することができます。
それぞれにメリット・デメリットがありますので、以下で詳しく解説します。
これらの病気が原因である場合、形成外科などでは見逃されることがありますが、眼科ではそのような病気も含めて的確に診断することが可能です。

まぶたが瞳の上まで下がることで、次のような症状が現れることがあります。
また、下がったまぶたをおでこで持ち上げるため、 頭痛や肩こりが起こることがあります。
特に、頭痛や肩こりは眼瞼下垂が原因であることに気づかれない場合があります。
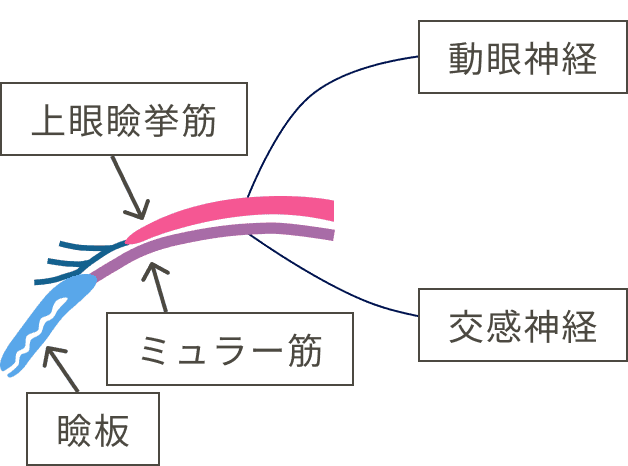
眼瞼下垂のメカニズムを理解するためには、まずまぶたがどのように挙がるのかを理解する必要があります。
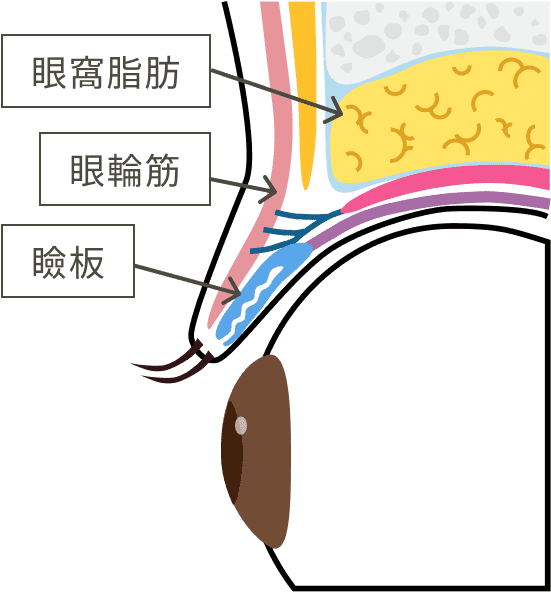

原因:加齢
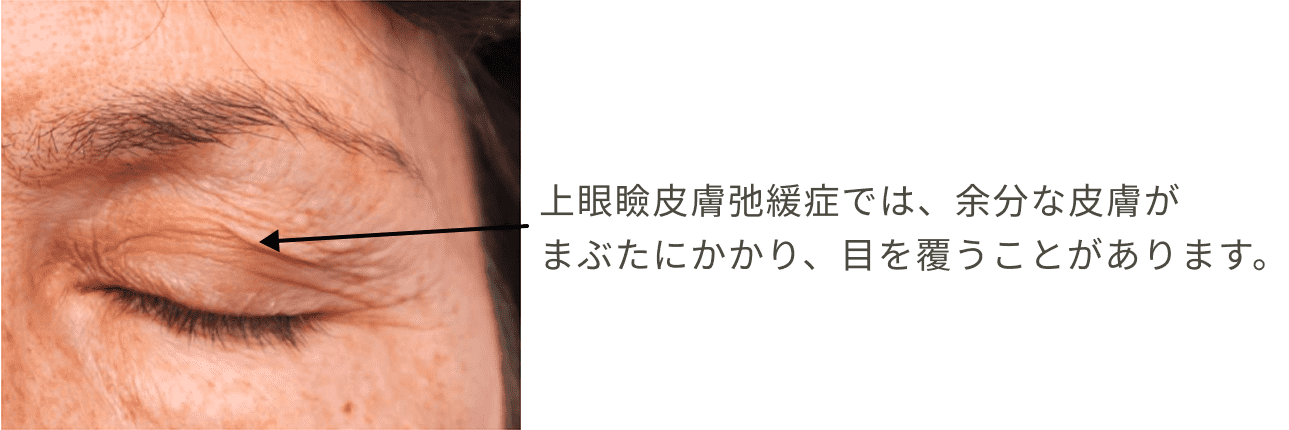
皮膚は年齢とともに緩みます。 上まぶたの皮膚がたるむと、目に覆いかぶさり、まぶたが下がってしまいます。
しかし、まぶたを挙げる機能自体は保たれているため、他の眼瞼下垂とは区別され、偽眼瞼下垂とも呼ばれます。
原因:加齢、コンタクトレンズ(特にハードコンタクトレンズ)の長期使用、目を過度にこすること、白内障などの目の手術歴
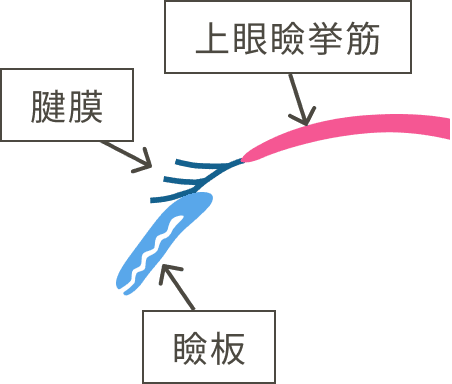
腱膜性眼瞼下垂は、上眼瞼挙筋の腱膜が緩んだり伸びたりすることによって、まぶたが下がる状態です。
眼瞼下垂の中で最も多いのは腱膜性眼瞼下垂です。
腱膜が伸びてしまうと、筋肉の収縮力が眼瞼に伝わりにくくなり、その結果、まぶたが下がってしまいます。
ハードコンタクトレンズの長期装用で起こることがありますが、最近ではソフトコンタクトレンズでも腱膜性眼瞼下垂が起こることが分かってきました。1 , 2)
引用
1) Not only hard contact lens wear but also soft contact lens wear may be associated with blepharoptosis Bleyen et al. Can J Ophthalmol. 2011
2) Soft contact lens induced blepharoptosis Verhoekx et al. Acta Ophthalmol. 2019

ご関心のない方は、
読み飛ばしていただいて構いません。
原因:先天性眼瞼下垂、まぶたのケガによる筋肉の損傷、筋ジストロフィ、慢性進行性外眼筋麻痺など
筋肉の異常が原因でまぶたが下がってしまう状態です。1 , 2)
まぶたの動きには2つの神経が関与しています。
交感神経が障害される原因
・ホルネル症候群(Horner症候群)
ホルネル症候群とは、交感神経の障害により、眼瞼下垂、縮瞳、無汗などの症状が顔面に現れる病気です。
原因としては、脳出血や脳梗塞、頚椎損傷、肺の腫瘍 (特に肺尖部腫瘍) 、大動脈解離、外傷による神経損傷などが挙げられます。
動眼神経が障害される原因
以下のような原因が挙げられます。
特に注意が必要なのは脳動脈瘤です。
放置すると脳出血の原因になるため、早期の治療が重要です。
また、眼瞼下垂に加え瞳孔が開いている場合は、脳動脈瘤の可能性が高くなります。
ただし、瞳孔が開いていなくても脳動脈瘤の可能性は否定できません。
交感神経と動眼神経の両方が障害される原因
・重症筋無力症
これは全身の神経伝達に障害が起こる疾患ですが、眼瞼下垂のみで発症することもあります。
特徴的な症状は「朝は問題ないが、夕方になるとまぶたが下がる」という日内変動です。
診断には「テンシロンテスト」という薬剤 (抗コリンエステラーゼ薬) を用い、眼瞼下垂の一時的改善の有無で判断します。
まぶたを強くこすることで、まぶたを支える組織が傷つき、眼瞼下垂が進行する可能性があります。

ハードコンタクトレンズは、まぶたに与える刺激が大きいため、眼瞼下垂の原因となることがあります。

長時間の装用でも、まぶたに負担がかかることがあります。
必要に応じて装用時間を見直しましょう。

まず、鏡を用意して、自分の目元を観察します。
以下の点に注意して確認しましょう。

上まぶたが瞳孔の上端よりも下に下がっていないか確認します。
通常、上まぶたの位置は瞳孔の上端からわずかに被さる程度ですが、これが瞳孔を覆うほど下がっている場合、眼瞼下垂の可能性があります。
左右のまぶたの位置に差がないかを確認します。
片方のまぶたが著しく下がっている場合、それも眼瞼下垂のサインかもしれません。
眉毛が上がり気味かどうかをチェックします。
眼瞼下垂の人は視界を確保しようと無意識に眉を上げ、額にしわが寄ることがあります。
眼瞼下垂があると、上方の視野が狭くなることがあります。
以下の手順でチェックしてみましょう。

頭を動かさずに目だけを動かして、上方の視界がどれくらい確保されているか確認します。
片方の目ずつ行うのが効果的です。上まぶたが視野を遮っているように感じる場合、眼瞼下垂の可能性があります。
物を取るときに頭を大きく上に反らす必要があるか、または階段を上がるときに足元を見下ろすことが難しいと感じるか確認します。これらの状況も眼瞼下垂の兆候を示すことがあります。
眼瞼下垂があると、目や周囲の筋肉が通常以上に働くため、
以下のような症状が現れることがあります。

デスクワークや読書をしていると、まぶたが重く感じたり、目が疲れやすくなったりすることがあります。
特に、長時間の作業後に頭痛や額の痛みを感じる場合、眼瞼下垂が関与している可能性があります。
視界を確保しようとするために、額や眉の筋肉を過剰に使うことで、痛みや疲労感が生じることがあります。

眼瞼下垂
手術について
誰が見ても明らかな眼瞼下垂がある場合は、健康保険を使って手術を受けることができます。 (ご本人が「少し下がっている」と感じていても、医師が病的な眼瞼下垂と診断しない限りは、保険適用での手術は行えません。)
また、見た目を良くしたい、美容目的で二重にしたい、目を大きく見せたいなどの場合は、手術費用は全額自己負担 (自由診療) となります。

皮膚を切開するための器具には、以下の3種類があります。
メス
電気メス
炭酸ガスレーザー
それぞれにメリットとデメリットがあるため、以下に分かりやすく解説します。
炭酸ガスレーザーは、非常に高い精度で組織を切開できるレーザー治療法です。
特に、水分を多く含む組織に効果的で、手術中の出血を抑えることができます。

微細な切開が可能で、繊細な手術に適しています。
レーザーの熱で小さな血管が凝固し、出血を抑えます。
出血が少ないため、手術中の視野がクリアに保たれます。
周囲の組織へのダメージが少ないため、痛みや腫れが少なく、回復も早いです。
レーザー装置の導入やメンテナンスにコストがかかります。
操作には熟練した技術が求められ、訓練を受けた専門医が必要です。
電気メスは、高周波電流を利用して組織を切開し、同時に血管を凝固させるため、効率的に止血が行える治療法です。
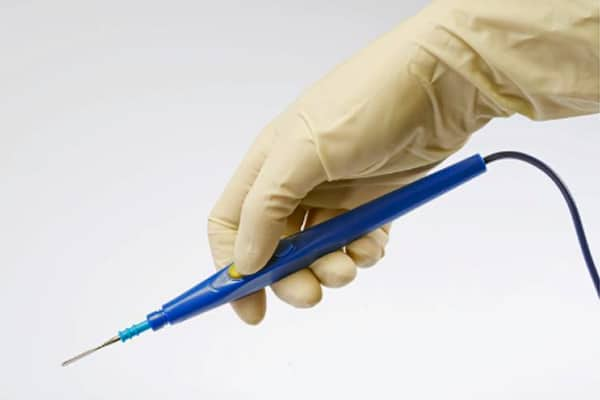
切開と同時に血管が凝固されるので、出血が少なく、手術がスムーズに進みます。
切開と止血を一度に行えるため、手術が早く終わります。
高周波の熱が周囲の組織にダメージを与え、術後の痛みや腫れが増すことがあります。
また、火傷や組織の壊死のリスクもあります。
炭酸ガスレーザーやメスに比べて、切開の精度が劣ることがあります。
メスは、非常に鋭い刃を持つ手術器具で、精密な切開が可能です。熱を使わずに物理的に組織を切開します。
シャープな刃で、滑らかで自然な切開ができ、手術中のコントロールがしやすいです。
熱を使わずに切開するため、組織に対する熱的ダメージがありません。
メス自体が安価で、特殊な機器を使わないため、コストが抑えられます。
切開時に血管が切れるため、出血が発生し、止血のために別の手段が必要になることが多いです。
出血が多いと視野が遮られやすく、手術の進行が妨げられることがあります。
炭酸ガスレーザーを使用した眼瞼下垂手術で、
術後の出血や腫れを抑え、スムーズな回復をサポートします。
眼瞼下垂は自然に治ることはなく、自力で治すこともできません。
治療は手術によるアプローチとなります。
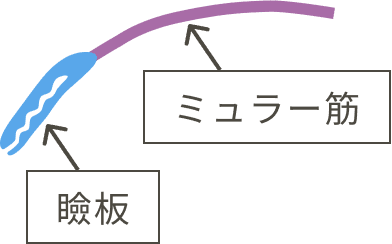
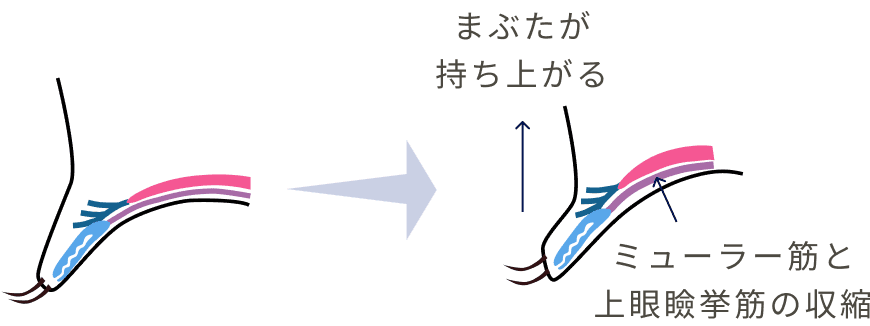
手術では、まぶたを動かすミュラー筋や腱膜を短縮し、その力が瞼板にしっかり伝わるようにします。
これにより、まぶたが自然に持ち上がり、改善が図られます。
(正確には「プリケーション」または「プライケーション」と呼ばれます。
なお、「タッキング」という用語は日本独自の呼び方であり、海外では通じません。)
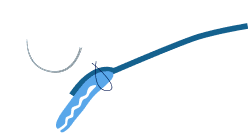
切断せずに縫い縮める方法です。

筋または腱膜の中央部に
糸をかけます。

瞼板に固定することで、
筋や腱膜を縫い縮めます。
筋もしくは筋膜を切断、切除して短くします。

筋または腱膜を瞼板から
切離して外します。

断端を瞼板に固定することで、
筋や腱膜を短縮することができます。
筋もしくは筋膜を切断、切除して短くします。

筋または腱膜を瞼板から
切離して、一部を
取り除きます。
断端を瞼板に固定することで、
筋や腱膜を短縮することができます。
「短くする部位」と「短くする方法」の組み合わせにより、手術は以下の9通りに分類できます。
3 (ミュラー筋・腱膜・両方) x 3 (短縮・前転・タッキング) = 9通り
よく用いられる手術法
上眼瞼挙筋腱膜の前転術または短縮術
ミュラー筋のタッキング法または前転術
1と2の併用
補足説明
上眼瞼挙筋腱膜は筋肉ではなく、ミュラー筋のように収縮力を持たないため、より強い効果を得るには前転術または短縮術が選択されることが多くなります。
まぶたの筋肉がまったく機能しない場合には、先述の手術法では効果が期待できません。
中等度~重度の先天性眼瞼下垂がこのタイプに該当し、別の治療法が必要となります。
手術法
前頭筋吊り上げ術
おでこの筋肉(前頭筋)と瞼板をつなげることで、まぶたを引き上げます。
橋渡しには以下の素材が使われます。
まぶたが腫れ、青あざが出ることがありますが、数日~1週間ほどで徐々に改善します。
軽い痛みや異物感が出ることがありますが、通常は数日で軽減します。
必要に応じて鎮痛剤を使用します。
腫れによって一時的に見えにくくなることがありますが、心配はいりません。
1週間を過ぎると目立つ腫れは和らぎますが、完全に落ち着くまでに1ヶ月ほどかかることもあります。
抜糸は通常1週間前後で行われ、その後は徐々に傷跡が目立たなくなります。
術後、ガーゼに血がにじむことがあります。
その場合、ガーゼの上から軽く圧迫することで、出血を抑えることができます。

術後は目元を清潔に保ち、医師の指示に従って抗生物質の点眼薬や軟膏を使用します。
術後の腫れや内出血を悪化させないため、激しい運動や重いものを持ち上げることは避けましょう。

術後しばらくは飲酒や喫煙を控えることが推奨されます。
これらは回復を遅らせる原因となることがあります。

術後は定期的に医師の診察を受け、異常がないか確認することが重要です。
術後の経過管理やアフターケアは、手術結果に大きく影響します。
何か異常を感じた場合は、すぐに医師に相談しましょう。

就寝時には枕を二重にして、頭を高く保つようにしましょう。
これにより、血液が頭に溜まりにくくなり、腫れの軽減に繋がります。
日中も、できるだけ顔を下に向けないように意識することが大切です。

手術後は炎症を抑えるためにステロイドの軟膏を使用します。
ケロイド体質があるなど、術後の炎症が強いと予測されるケースでは、軟膏に加え、ステロイドの内服薬が処方されることがあります。

眼瞼下垂手術は安全な手術であり、合併症はまれです。
ただし、どんな名医でも合併症を完全に防ぐことはできません。
術後に「やらなければよかった」と思わないためにも、手術のリスクを理解し、納得した上で手術を受けることが重要です。

まぶたが上がりすぎる状態で、眼瞼が開きすぎて目が閉じにくくなることがあります。この状態はドライアイや角膜の損傷を引き起こす可能性があります。
逆に、十分にまぶたが上がらず、手術前と同じように目が開きにくい状態が続くこともあります。
これらの場合、再手術が必要になることがあります。手術後に目の開閉が自然ではないと感じた場合は、医師に相談することが重要です。

手術後に左右のまぶたの高さや形状が異なる場合があります。これは特に初期の腫れが原因で見られることがありますが、時間とともに改善することが多いです。
術後しばらくしても左右差が残る場合、再手術で修正が必要になることがあります。

まぶたが完全に閉じない、あるいは術後に涙の分泌が減少することでドライアイの症状が現れることがあります。
これには、目の乾燥感、異物感、充血などが含まれます。
人工涙液や保湿点眼薬を使用して症状を管理することが一般的です。
場合によっては、さらなる治療が必要になることもあります。

ドライアイが強い場合、角膜に傷ができることがあります。
傷によりごろごろなどの強い異物感がでます。
また、まぶたの裏側から手術を行った場合は、糸や傷の盛り上がりによって瞬きをするたびに角膜を傷つけることがあります。
ドライアイを早期に治療すれば角膜障害は起こりません。
まぶたの裏側から手術を行った場合は、縫合した糸を取らない限りは治りません。
術後の傷口から細菌が侵入し、感染を引き起こすことがあります。
症状としては、傷口の赤み、腫れ、痛み、膿の排出、発熱などが挙げられます。
感染予防のために、手術後は医師から処方される抗生物質の使用や、目元を清潔に保つことが重要です。
感染が疑われる場合は、すぐに医師に相談する必要があります。

手術の傷跡が目立ったり、硬くなることがあります。
これにより、まぶたの形状や動きに影響が出ることもあります。
瘢痕を最小限に抑えるためには、術後のケアが重要です。
また、瘢痕が目立つ場合は、レーザー治療やステロイド注射などの治療が考えられます。

手術中や術後に出血が起こることがあります。
通常は軽度で自然に治まりますが、まれに血腫 (血が溜まる状態) を形成することがあります。
術後に出血が起こる場合はガーゼ上から軽く圧迫してください。
術後の腫れや痛みが通常よりも強い場合は、早めに医師に相談してください。

まぶたの位置が変わることで、一時的に視界がぼやけたり、見え方に違和感を感じることがあります。
通常は一時的なものですが、まれに長期間続くこともあります。
視覚の異常が続く場合は、早めに眼科医の診察を受けることが重要です。
まぶたや周囲の皮膚の感覚が鈍くなる、または異常感覚が生じることがあります。
これは通常、術後数ヶ月で改善しますが、まれに持続することがあります。
感覚が戻らない場合や、異常感覚が強い場合は、神経損傷の可能性があるため、医師に相談してください。

眼瞼下垂
その他

きくな湯田眼科
名誉院長
30年以上にわたり、横浜市立大学附属病院、横浜市立大学市民総合医療センター、横浜労災病院で神経眼科外来、眼瞼下垂手術、斜視手術を行ってきました。
重症筋無力症、筋ジストロフィ、慢性進行性外眼筋麻痺など、神経眼科的疾患に起因する眼瞼下垂の診断および治療にも対応しています。
別途薬代などがかかります。